Khi ung thư phổi được phát hiện sớm, trước khi nó lan ra ngoài phổi, người ta thường phẫu thuật để cắt bỏ khối u. Trong hơn 25 năm, tiêu chuẩn chăm sóc phẫu thuật cho những bệnh nhân như vậy—ngay cả những người có khối u rất nhỏ—là cắt bỏ toàn bộ phần lớn, hoặc thùy, của phổi có chứa khối u. Điều này được thực hiện để giảm khả năng ung thư quay trở lại.
Nhưng một số bác sĩ phẫu thuật phổi đã gợi ý rằng một số bệnh nhân có thể làm tốt hoặc thậm chí tốt hơn với một ca phẫu thuật chỉ cắt bỏ một phần của thùy bị ảnh hưởng.
Giờ đây, kết quả của một thử nghiệm lâm sàng quốc tế lớn cho thấy, đối với một số người mắc ung thư phổi không phải tế bào nhỏ (NSCLC) giai đoạn đầu, phẫu thuật cắt bỏ một phần của thùy bị ảnh hưởng cũng hiệu quả như phẫu thuật cắt bỏ toàn bộ thùy.
Trong thử nghiệm, những người mắc NSCLC giai đoạn đầu được phẫu thuật hạn chế hơn sẽ sống lâu mà không bị ung thư tái phát như những người bị cắt bỏ toàn bộ thùy phổi. Ngoài ra, tỷ lệ người còn sống sau 5 năm chiếm khoảng 80% ở cả hai nhóm.
Kết quả của nghiên cứu mới đã được báo cáo vào ngày 9 tháng 2 trên Tạp chí Y học New England .
Nasser Altorki, MD, trưởng khoa phẫu thuật lồng ngực tại Weill Cornell Medicine và Bệnh viện New York-Presbyterian, người đứng đầu cuộc thử nghiệm cho biết: “Những phát hiện mới báo hiệu “một sự thay đổi to lớn trong cách chúng ta tiếp cận loại ung thư phổi này”.
“Nghiên cứu đột phá này xác nhận kết quả của một nghiên cứu lớn tương tự từ Nhật Bản” được báo cáo vào năm ngoái, David Tom Cooke, MD, trưởng khoa phẫu thuật lồng ngực tổng quát tại UC Davis Health, người đã ghi danh bệnh nhân vào nghiên cứu quốc tế và thực hiện phẫu thuật cho một số người tham gia.
Tiến sĩ Cooke cho biết, cùng với nhau, hai thử nghiệm cho thấy những bệnh nhân được lựa chọn cẩn thận “có thể hưởng lợi từ việc loại bỏ ít mô phổi hơn để mang lại cho họ cơ hội chữa khỏi như nhau”. Và loại bỏ ít mô phổi hơn “có thể có nghĩa là chức năng phổi tốt hơn về lâu dài.”
Tiêu chuẩn phẫu thuật ung thư phổi đã thay đổi theo thời gian
Mỗi lá phổi được tạo thành từ các phần lớn gọi là thùy, với ba thùy ở phổi phải và hai thùy ở bên trái. Mỗi thùy lại được chia thành nhiều đơn vị giải phẫu được gọi là các phân đoạn.
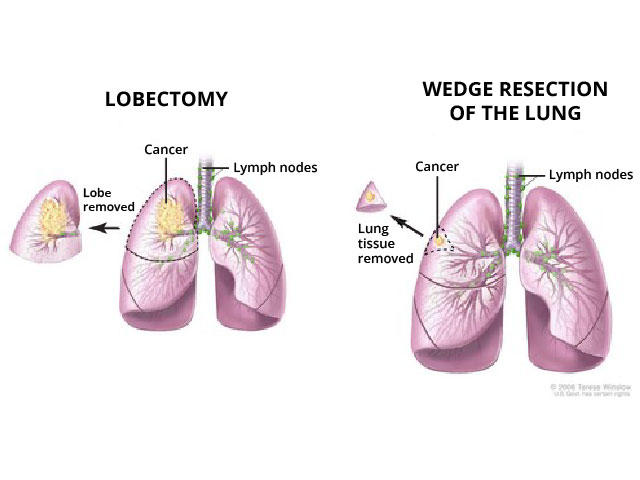
Phẫu thuật ung thư phổi ban đầu liên quan đến việc loại bỏ toàn bộ phổi. Loại bỏ toàn bộ thùy được gọi là cắt thùy. Trong phẫu thuật dưới thanh, đôi khi được gọi là phẫu thuật tiết kiệm phổi, các bác sĩ phẫu thuật có thể loại bỏ toàn bộ một phần của thùy, giống như loại bỏ một phần của quả cam. Hoặc họ có thể chỉ cắt bỏ một mảnh phổi hình nêm, giống như cắn một miếng cam, Tiến sĩ Cooke giải thích.
Năm 1995, kết quả từ một thử nghiệm lâm sàng quan trọng cho thấy, đối với những người mắc NSCLC giai đoạn đầu, việc cắt bỏ một thùy sẽ tốt hơn là cắt bỏ một phần thùy. Những người tham gia thử nghiệm chỉ cắt bỏ một phần thùy bị ảnh hưởng có nguy cơ bị ung thư quay trở lại (tái phát) cao gấp ba lần so với những người đã cắt bỏ thùy.
“Sau đó, phẫu thuật cắt thùy phổi là tiêu chuẩn chăm sóc phẫu thuật cho nhóm bệnh nhân này,” bác sĩ phẫu thuật lồng ngực Valerie Rusch, thuộc Trung tâm Ung thư Memorial Sloan Kettering, giải thích trong một bài xã luận đi kèm với kết quả nghiên cứu mới. Tiến sĩ Rusch lưu ý rằng phẫu thuật bảo tồn phổi chỉ được sử dụng cho những bệnh nhân có chức năng phổi hạn chế.
Tuy nhiên, trong những thập kỷ gần đây, những tiến bộ trong công nghệ hình ảnh và phương pháp dàn dựng mới đã cho phép phát hiện và chẩn đoán ung thư phổi ở giai đoạn sớm, nhỏ hơn, Tiến sĩ Altorki cho biết. Vì vậy, nhóm của ông và những người khác muốn xem xét lại câu hỏi liệu phẫu thuật bảo tồn phổi có thể là một lựa chọn tốt cho một số bệnh nhân hay không.
Bác sĩ phẫu thuật được lựa chọn loại phẫu thuật bảo tồn phổi
Đối với thử nghiệm—do Liên minh Thử nghiệm Lâm sàng về Ung thư do NCI hỗ trợ thực hiện—Dr. Altorki và các đồng nghiệp của ông đã đăng ký 697 người mắc NSCLC giai đoạn đầu từ tháng 6 năm 2007 đến tháng 3 năm 2017.
Để tham gia thử nghiệm, mọi người phải đáp ứng các tiêu chí nghiêm ngặt. Họ phải có một khối u phổi duy nhất có kích thước từ 2 cm trở xuống (đường kính bằng đồng xu Mỹ), nằm ở một phần ba bên ngoài của phổi và chưa lan đến các hạch bạch huyết lân cận hoặc các nơi khác trong cơ thể. Những người tham gia cũng không thể được điều trị trước đó bằng hóa trị hoặc xạ trị cho bệnh ung thư.
Một nửa số người tham gia được chỉ định ngẫu nhiên để cắt bỏ toàn bộ thùy chứa khối u và một nửa được chỉ định phẫu thuật cắt bỏ phổi. Đối với những bệnh nhân được phẫu thuật cắt bỏ phổi, mỗi bác sĩ phẫu thuật có thể quyết định cắt bỏ một phần thùy phổi hay chỉ một mảnh hình nêm.
Tất cả những người tham gia được theo dõi trong ít nhất 5 năm và thời gian theo dõi trung bình là 7 năm. Sau 5 năm, 63,6% bệnh nhân phẫu thuật bảo tồn phổi và 64,1% bệnh nhân cắt thùy phổi không bị ung thư tái phát. Tỷ lệ sống toàn bộ 5 năm ở hai nhóm lần lượt là 80,3% và 78,9%.
Các nghiên cứu tương tự nhưng không giống nhau
Trong thử nghiệm lâm sàng từ Nhật Bản, tỷ lệ sống sót sau 5 năm ở cả hai nhóm phẫu thuật bảo tồn phổi và cắt thùy phổi là hơn 90%. Tiến sĩ Rusch viết: Tỷ lệ sống sót tổng thể cao hơn được thấy trong thử nghiệm đó có thể là do sự khác biệt tinh tế giữa hai nghiên cứu, chẳng hạn như các loại NSCLC cụ thể mà bệnh nhân mắc phải.
Cũng đáng chú ý, trong thử nghiệm ở Nhật Bản, tất cả các ca phẫu thuật cắt bỏ phổi đều được thực hiện theo cùng một cách, đó là cắt bỏ toàn bộ một phần phổi. Tiến sĩ Cooke cho biết, một số bác sĩ phẫu thuật nghĩ rằng phẫu thuật cắt bỏ một đoạn thùy, được gọi là cắt bỏ phân đoạn, “là một ca phẫu thuật tốt hơn” so với việc cắt bỏ một mảnh hình nêm, bởi vì phẫu thuật cắt bỏ phân thùy cũng loại bỏ các hạch bạch huyết liên quan ở phần phổi đó. .
Tuy nhiên, ít nhất là đối với những bệnh nhân có chức năng phổi hạn chế, phẫu thuật nêm “là phương pháp phẫu thuật dưới thanh được thực hiện thường xuyên nhất ở Bắc Mỹ và Châu Âu,” Tiến sĩ Altorki và các đồng nghiệp của ông viết. Trong thử nghiệm của họ, bao gồm các địa điểm ở Hoa Kỳ, Canada và Úc, khoảng 60% bệnh nhân được chỉ định phẫu thuật bảo tồn phổi đã trải qua phẫu thuật nêm, khiến thử nghiệm “đại diện hơn cho bối cảnh ‘thế giới thực’,” họ viết .
Tiến sĩ Cooke cho biết, một mối lo ngại về cuộc thử nghiệm là nó không so sánh trực tiếp hai loại phẫu thuật bảo tồn phổi. Tuy nhiên, Tiến sĩ Altorki cho biết, nhóm của ông sẽ sớm có dữ liệu để giải quyết câu hỏi này.
Lợi ích của việc loại bỏ ít mô phổi hơn
“Giờ đây, việc sàng lọc ung thư phổi cho những người có nguy cơ cao thường được chấp nhận và khi có nhiều người được sàng lọc hơn, chúng tôi hy vọng rằng sẽ có nhiều người mắc các loại khối u giai đoạn rất sớm này và những người sẽ được hưởng lợi từ phẫu thuật dưới thanh,” Tiến sĩ .Altorki nói.
Tiến sĩ Rusch viết: “Mặc dù tất cả các ca phẫu thuật này hiện đều an toàn, nhưng phẫu thuật cắt bỏ phổi thậm chí còn có nguy cơ thấp hơn [các biến chứng nghiêm trọng, kể cả tử vong] so với phẫu thuật cắt thùy phổi.
Có lẽ quan trọng nhất, việc loại bỏ ít mô phổi hơn được cho là sẽ bảo tồn chức năng của phổi. Tuy nhiên, cả hai thử nghiệm đều không tìm thấy sự khác biệt có ý nghĩa lâm sàng về chức năng phổi giữa những người được phẫu thuật cắt bỏ thùy phổi và những người được phẫu thuật cắt bỏ phổi.
Đó có thể là do các nghiên cứu đã đánh giá chức năng phổi bằng cách sử dụng các dụng cụ đo lượng không khí đi vào và ra khỏi phổi của một người, Tiến sĩ Cooke nói. Cả hai thử nghiệm đều không bao gồm các phép đo chức năng phổi nhạy cảm hơn hoặc sử dụng các bài kiểm tra tiêu chuẩn để đánh giá thể dục nhịp điệu của mọi người.
Ngoài ra, ông lưu ý, các nhà điều tra đã không yêu cầu bệnh nhân báo cáo cảm giác của họ sau khi trải qua hai loại phẫu thuật phổi.
Tiến sĩ Altorki cho biết chỉ loại bỏ một đoạn hoặc một cái nêm mang lại một lợi thế khác cho bệnh nhân. Những người được chữa khỏi bệnh ung thư phổi không phải tế bào nhỏ lần đầu thường có nguy cơ cao mắc bệnh ung thư phổi không phải tế bào nhỏ nguyên phát lần thứ hai. Và nếu ung thư phổi thứ hai được phát hiện, những người ban đầu cắt bỏ ít mô phổi hơn sẽ có nhiều lựa chọn điều trị hơn so với những người đã cắt bỏ toàn bộ thùy phổi.
Kỷ nguyên phẫu thuật ung thư phổi chính xác
Bất chấp những lợi ích này, Tiến sĩ Altorki nhấn mạnh, phẫu thuật bảo tồn phổi sẽ không phải là lựa chọn tốt nhất cho tất cả mọi người. Ông nói: “Chúng ta cần làm bất cứ điều gì cần thiết để chữa trị hoặc loại bỏ ung thư và giảm khả năng tái phát càng nhiều càng tốt.
Tiến sĩ Rusch viết: “Khi thích hợp, phẫu thuật cắt thùy phổi vẫn nên được thực hiện. “Kỷ nguyên của phẫu thuật ‘chính xác’ đối với ung thư phổi không phải tế bào nhỏ đã đến.”
Tiến sĩ Cooke đã so sánh sự thay đổi quan điểm về phẫu thuật ung thư phổi với sự phát triển của các phương pháp phẫu thuật điều trị ung thư vú. Trong những năm qua, các bác sĩ phẫu thuật vú đã chuyển từ phẫu thuật cắt bỏ vú triệt để sang phẫu thuật cắt bỏ khối u hoặc phẫu thuật bảo tồn vú khác cho một số người bị ung thư vú giai đoạn đầu.
Khi đề cập đến việc điều trị ung thư phổi, Tiến sĩ Cooke nói: “Chúng tôi không thể dừng lại ở đây. Câu hỏi bây giờ là, phẫu thuật sublobar phù hợp ở đâu khi chúng ta nói về thuốc chính xác” cho bệnh ung thư phổi? Điều đó có thể bao gồm việc điều trị cho mọi người bằng liệu pháp miễn dịch hoặc thuốc nhắm vào những thay đổi di truyền cụ thể trong khối u trước hoặc sau khi phẫu thuật, ông nói.
Tiến sĩ Cooke nói thêm: “Đây là một thời điểm thú vị trong việc chăm sóc phẫu thuật cho bệnh nhân ung thư phổi và sẽ rất thú vị để xem chúng ta sẽ đi đâu tiếp theo.