Trong một thử nghiệm lâm sàng nhỏ, hơn một nửa số bệnh nhân mắc dạng ung thư da ác tính gọi là ung thư biểu mô tế bào Merkel đã phản ứng với thuốc pembrolizumab (Keytruda®), giúp tăng cường phản ứng miễn dịch chống lại ung thư. Nhìn chung, các phản ứng kéo dài hơn so với những phản ứng thường thấy ở những bệnh nhân mắc bệnh ung thư rất hiếm gặp này đã được hóa trị.
26 bệnh nhân trong thử nghiệm giai đoạn II này—được hỗ trợ tài chính từ NCI—có một dạng bệnh tiến triển và không bệnh nhân nào từng được điều trị toàn thân trước đó. Trong số 25 bệnh nhân có thể được đánh giá, 14 bệnh nhân (56%) có phản ứng hoàn toàn hoặc một phần, Paul Nghiêm, MD, Ph.D., của Trung tâm Nghiên cứu Ung thư Fred Hutchinson đã báo cáo vào ngày 19 tháng 4 tại cuộc họp thường niên của Hiệp hội Ung thư Hoa Kỳ. Hiệp hội Nghiên cứu Ung thư (AACR) ở New Orleans.
“Rõ ràng là rất sớm trong cuộc thử nghiệm rằng một phần lớn bệnh nhân phản ứng thực sự tốt với phương pháp điều trị và điều quan trọng không kém là phản ứng của họ có vẻ lâu bền,” Tiến sĩ Nghiêm, người cũng đang giữ chức vụ tại Đại học Y khoa, cho biết. Trường Y Washington. “Nghiên cứu này là một trong những nghiên cứu đầu tiên chứng minh khái niệm rằng ung thư do virus gây ra có thể đáp ứng với liệu pháp miễn dịch.”
Các phát hiện đã được công bố đồng thời trên Tạp chí Y học New England .
“[Thử nghiệm] này rất thú vị và những kết quả này rất có ý nghĩa,” Raymond N. DuBois, MD, Ph.D., thuộc Đại học Y khoa thuộc Đại học Y khoa Nam Carolina, người đã điều hành một cuộc họp báo về nghiên cứu tại Đại học Y khoa Nam Carolina, cho biết. cuộc họp AACR.
Khoảng 80 phần trăm ung thư biểu mô tế bào Merkel có liên quan đến việc nhiễm một loại vi-rút có tên là vi-rút polyoma tế bào Merkel (MCPyV). Yếu tố rủi ro chính khác là tiếp xúc với tia cực tím của mặt trời, có thể làm hỏng các tế bào nằm ở các lớp trên cùng của da. Khi ung thư phát sinh giữa các tế bào da nhất định, nó có thể mang hình dáng của các tế bào Merkel bình thường, có vai trò bao gồm cảm giác chạm trung gian. So với khối u ác tính, ung thư biểu mô tế bào Merkel có xu hướng lây lan mạnh hơn và có khả năng gây tử vong cao hơn nhiều lần so với khối u ác tính.
Không có loại thuốc nào được Cục Quản lý Thực phẩm và Dược phẩm phê duyệt để điều trị ung thư biểu mô tế bào Merkel. Một số bệnh nhân đáp ứng với hóa trị liệu, nhưng bệnh thường tiến triển sau khoảng 3 tháng, khiến bệnh nhân có rất ít lựa chọn điều trị, nếu có.
Ý nghĩa tiềm ẩn đối với các bệnh ung thư khác
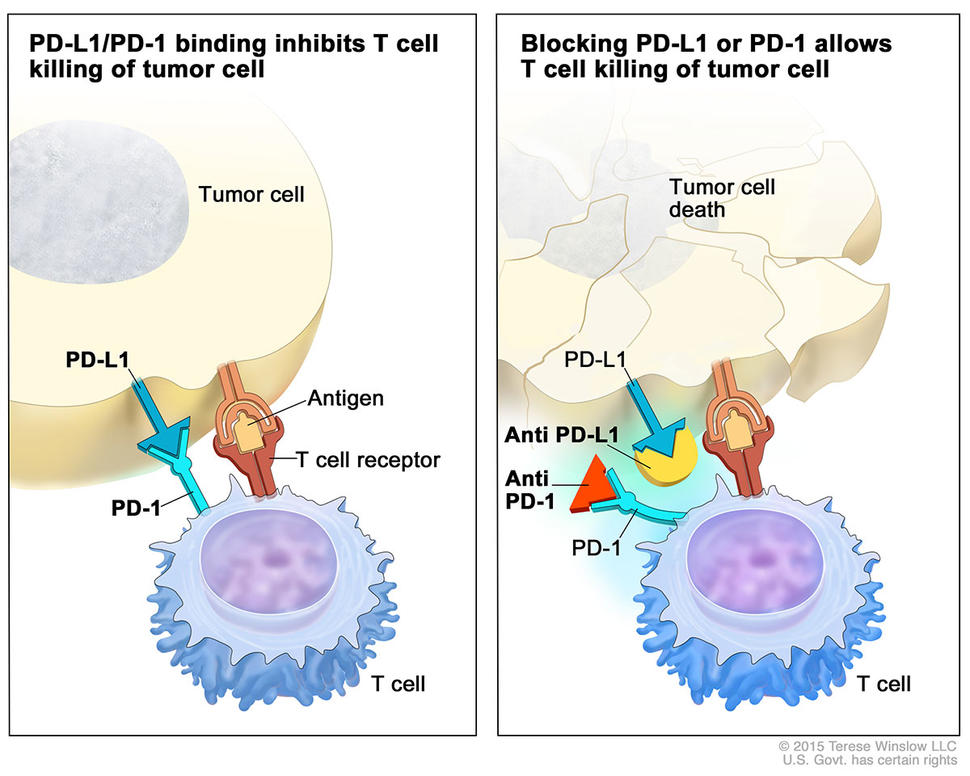
Pembrolizumab, được chấp thuận để điều trị khối u ác tính và một số loại ung thư phổi, nhắm vào một loại protein gọi là PD-1 có tác dụng hạn chế hoạt động của hệ thống miễn dịch. Loại thuốc này, một trong những loại liệu pháp được gọi là chất ức chế điểm kiểm soát miễn dịch, loại bỏ phanh này trên hệ thống miễn dịch, cho phép một số tế bào miễn dịch tấn công các khối u.
Trong nghiên cứu, những người phản hồi bao gồm những bệnh nhân có khối u được xét nghiệm dương tính với MCPyV cũng như những bệnh nhân không có khối u. Các tác giả nghiên cứu cho biết sẽ cần nhiều nghiên cứu hơn để hiểu cơ chế mà thuốc hoạt động trong các loại khối u khác nhau này.
“Đây là một nghiên cứu tương đối nhỏ, nhưng kết quả rất hứa hẹn,” đồng tác giả Suzanne Topalian, MD, thuộc Trung tâm Ung thư Toàn diện Sidney Kimmel cho biết. “Và, mặc dù nghiên cứu là về một căn bệnh hiếm gặp, nhưng kết quả có thể là biểu tượng của việc sử dụng liệu pháp miễn dịch đối với một nhóm bệnh ung thư lớn hơn nhiều—những bệnh có liên quan đến nhiễm vi-rút.”
Trên toàn thế giới, khoảng 20 phần trăm bệnh ung thư có liên quan đến các tác nhân truyền nhiễm như vi rút. Ví dụ, nhiễm trùng dai dẳng với một số loại vi rút gây u nhú ở người có thể dẫn đến ung thư cổ tử cung và các loại ung thư khác.
Tiến sĩ Topalian giải thích: Nghiên cứu về ung thư biểu mô tế bào Merkel đặt ra câu hỏi liệu các loại virus khác có liên quan đến ung thư có tạo ra các kháng nguyên kích thích hệ thống miễn dịch loại bỏ khối u hay không. “Đó là một câu hỏi mở, nhưng một số thử nghiệm lâm sàng đang điều tra nó.”
Khám phá các bước tiếp theo
Các nhà nghiên cứu sẽ mở rộng thử nghiệm hiện tại, thêm khoảng hai chục bệnh nhân nữa. Điều này có thể giúp họ hiểu rõ hơn những câu hỏi quan trọng, chẳng hạn như bệnh nhân nào có khả năng đáp ứng với liệu pháp miễn dịch nhất và bệnh nhân nên được điều trị trong bao lâu sau khi đáp ứng.
Tiến sĩ Nghiêm cho biết: “Chúng tôi cũng cần học cách kết hợp phương pháp điều trị này với các liệu pháp khác để mang lại lợi ích cho những bệnh nhân không đáp ứng với liệu pháp miễn dịch đơn thuần.
Ông tiếp tục: “Các tác dụng phụ của pembrolizumab có thể kiểm soát được đối với hầu hết bệnh nhân. Nhưng hai bệnh nhân trong cuộc thử nghiệm đã phải ngừng điều trị chỉ sau một hoặc hai lần truyền vì tác dụng phụ. Tuy nhiên, gần một năm sau, cả hai bệnh nhân này đều có phản ứng với khối u.
Tiến sĩ Nghiêm nói: “Đối với hai cá nhân này, hệ thống miễn dịch rõ ràng đang thực hiện công việc đó, ít nhất là vào lúc này. “Điều này cho thấy rằng có thể chỉ cần chọc vào hệ thống miễn dịch — để đánh thức nó — và sau đó sẽ thấy được lợi ích lâu dài. Đây là một ý tưởng thú vị để xem xét.”
Xây dựng quan hệ đối tác
Ban đầu, bác sĩ Nghiêm gặp khó khăn trong việc thu hút một công ty dược phẩm lớn thử nghiệm liệu pháp dựa trên miễn dịch cho bệnh nhân ung thư biểu mô tế bào Merkel vì căn bệnh này rất hiếm gặp—khoảng 2.000 trường hợp được chẩn đoán mỗi năm tại Hoa Kỳ.
Cuối cùng, sự hỗ trợ từ Chương trình Đánh giá Liệu pháp Ung thư (CTEP) của NCI và Mạng Thử nghiệm Liệu pháp Miễn dịch Ung thư đã cho phép các nhà điều tra phát triển thử nghiệm lâm sàng với sự cộng tác của Merck, nhà sản xuất thuốc và nhiều cơ sở lâm sàng.
Tiến sĩ Elad Sharon, MD, của CTEP và là đồng tác giả nghiên cứu cho biết: “Thử nghiệm này là một ví dụ điển hình về cách NCI có thể làm việc với các đối tác trong giới học thuật và ngành công nghiệp để mang lại một liệu pháp mới quan trọng cho nhóm bệnh nhân mắc bệnh ung thư rất hiếm gặp. .
Đối với bác sĩ Nghiêm, những phát hiện mới đã mở rộng các lựa chọn điều trị cho những bệnh nhân cần chúng. Ông nói: “Là một bác sĩ, tôi đã nói với nhiều bệnh nhân mắc bệnh này rằng chúng tôi không còn gì để cung cấp cho họ nữa. “Thật thú vị khi bây giờ có thể cung cấp cho họ nhiều lựa chọn hơn.”

 Phóng to
Phóng to








