Kết quả nghiên cứu mới cho thấy những bệnh nhân da đen và gốc Tây Ban Nha bị ung thư sắp chết ít có khả năng nhận được thuốc opioid cần thiết để kiểm soát cơn đau hơn so với bệnh nhân da trắng.
Trong nghiên cứu xem xét các đơn thuốc opioid được điền từ năm 2007 đến 2019, bệnh nhân Da đen và Tây Ban Nha nhận ít opioid hơn và với liều lượng thấp hơn so với bệnh nhân Da trắng. Sự chênh lệch đặc biệt nổi bật đối với đàn ông Da đen. Các nhà nghiên cứu nhận thấy bệnh nhân da đen cũng có nhiều khả năng thực hiện các xét nghiệm nước tiểu để sàng lọc ma túy hơn bệnh nhân da trắng.
Nghiên cứu không xác định được nguyên nhân của những khác biệt này. Nhưng sự khác biệt đã được nhìn thấy ngay cả khi các nhà nghiên cứu xem xét các yếu tố như mức thu nhập của người dân và nơi họ sinh sống.
Kết quả được công bố vào ngày 10 tháng 1 trên Tạp chí Ung thư lâm sàng .
Salimah Meghani, Ph.D., RN, một chuyên gia chăm sóc giảm nhẹ và nhà nghiên cứu công bằng sức khỏe tại Trường Điều dưỡng thuộc Đại học Pennsylvania cho biết: “Bằng chứng tích lũy trong hơn ba thập kỷ đã chứng minh rằng người Da đen và gốc Tây Ban Nha ít có khả năng sử dụng opioid để giảm đau hơn. người không tham gia vào nghiên cứu.
Tiến sĩ Meghani cho biết những phát hiện mới “rất phù hợp với bức tranh mà chúng ta đã có” về sự chênh lệch trong việc tiếp cận với thuốc phiện để giảm đau. Bà cho biết, kết quả của nghiên cứu đặc biệt quan trọng vì bệnh nhân ung thư thường phải chịu rất nhiều đau đớn vào giai đoạn cuối đời, cũng như các triệu chứng như khó thở, được kiểm soát bằng opioid.
Andrea Enzinger, MD, thuộc Viện Ung thư Dana-Farber, người đứng đầu cuộc nghiên cứu, cho biết: “Tôi nghĩ nỗi sợ hãi lớn nhất của mọi người là họ sẽ phải chịu đau đớn vào cuối đời và nỗi đau sẽ không thuyên giảm. “Và mọi hướng dẫn của chúng tôi đều nói rằng opioid là lựa chọn điều trị cho cơn đau vừa đến nặng do ung thư hoặc điều trị ung thư,” đặc biệt là vào giai đoạn cuối đời.
Tiến sĩ Enzinger cho biết cần nhiều nghiên cứu hơn để tìm ra nguyên nhân nào trong số nhiều nguyên nhân có thể xảy ra — bao gồm sự thiên vị của bác sĩ, rào cản trong việc tiếp cận thuốc opioid và các chính sách nhằm ngăn chặn việc lạm dụng opioid — là nguyên nhân chính dẫn đến sự chênh lệch.
Tiến sĩ Amanda Acevedo cho biết: “Việc xác định các chiến lược để cải thiện giao tiếp và mối quan hệ giữa bệnh nhân và bác sĩ lâm sàng cũng có thể giúp giải quyết sự bất bình đẳng trong cách điều trị và kiểm soát cơn đau do ung thư trong suốt thời gian sống sót sau ung thư, kể cả khi kết thúc cuộc đời. , thuộc Chương trình Nghiên cứu Hành vi của NCI, người không tham gia vào nghiên cứu.
Các mục tiêu ngoài ý muốn của các quy định về opioid
Tiến sĩ Enzinger và các đồng nghiệp của cô trước đây đã báo cáo rằng, từ năm 2007 đến 2017, tỷ lệ người mắc bệnh ung thư mua thuốc theo toa thuốc phiện gần cuối đời đã giảm xuống.
Khoảng thời gian đó kéo dài nhiều năm kể từ khi đại dịch opioid ở Hoa Kỳ được công nhận, điều này dẫn đến quy định chặt chẽ hơn về kê đơn opioid và thay đổi thái độ của nhà cung cấp dịch vụ chăm sóc sức khỏe và cộng đồng về opioid.
Một hậu quả ngoài ý muốn của các luật và quy định mới là những người mắc bệnh ung thư khó có được thuốc giảm đau hơn rất nhiều.
Các nghiên cứu trước đó, bao gồm một phân tích năm 2012 của Tiến sĩ Meghani đã tóm tắt 20 năm bằng chứng nghiên cứu, cho thấy sự chênh lệch lâu dài về chủng tộc và sắc tộc trong việc điều trị bằng opioid và các loại thuốc khác để giảm đau. Vì vậy, nhóm của Tiến sĩ Enzinger muốn xem liệu những người mắc bệnh ung thư ở giai đoạn cuối đời cũng trải qua những bất bình đẳng như vậy hay không.
Tiến sĩ Enzinger cho biết: “Chúng tôi cũng muốn biết tình trạng chênh lệch trong việc tiếp cận opioid [trong những năm qua] kể từ khi chúng tôi có những thay đổi lớn về quy định và mối lo ngại ngày càng tăng về nguy cơ lạm dụng opioid.
Để tìm hiểu, nhóm của cô ấy đã phân tích dữ liệu từ một mẫu ngẫu nhiên những người thụ hưởng Medicare Da đen, Tây Ban Nha và Da trắng trên 65 tuổi mắc bệnh ung thư có tiên lượng xấu đã qua đời từ năm 2007 đến 2019. Trong số 318.549 người được đưa vào nghiên cứu, khoảng 9 người % là người da đen, 5% là người gốc Tây Ban Nha và phần còn lại là người da trắng không phải gốc Tây Ban Nha.
Các nhà nghiên cứu đã xem xét số lượng đơn thuốc opioid được kê cho mỗi nhóm trong vòng 30 ngày sau khi chết hoặc trước khi đăng ký vào nhà tế bần. Họ đã kiểm tra thêm các đơn thuốc xem chúng là thuốc phiện tác dụng ngắn, chẳng hạn như oxycodone và morphine, hay thuốc phiện tác dụng kéo dài, chẳng hạn như miếng dán fentanyl và OxyContin.
Nhóm cũng đã kiểm tra liều lượng thuốc opioid mà bệnh nhân Da đen, Tây Ban Nha và Da trắng nhận được. Cuối cùng, họ xem xét số lượng bệnh nhân được sàng lọc thuốc qua nước tiểu trong thời gian nghiên cứu.
Sự chênh lệch trong tiếp cận opioid và thử nghiệm thuốc là khiêm tốn nhưng có ý nghĩa
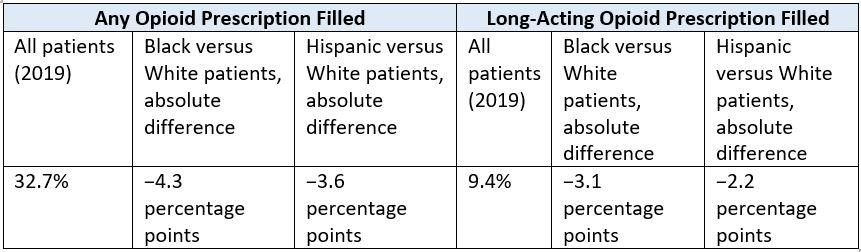
Trong suốt 12 năm nghiên cứu, tỷ lệ chung của những người mắc bệnh ung thư tiên lượng xấu có ít nhất một đơn thuốc cho bất kỳ loại thuốc phiện nào đã giảm từ khoảng 42% xuống 33%. Tỷ lệ những người có ít nhất một đơn thuốc chứa chất dạng thuốc phiện tác dụng kéo dài và tổng liều lượng chất dạng thuốc phiện cho mỗi người cũng giảm xuống.
Trong cùng khoảng thời gian này, bệnh nhân Da đen và gốc Tây Ban Nha ít có khả năng mua thuốc theo toa đối với bất kỳ loại thuốc phiện nào hoặc thuốc phiện tác dụng kéo dài hơn so với bệnh nhân Da trắng.
Tiến sĩ Enzinger cho biết, thoạt nhìn, quy mô của sự khác biệt trong việc sử dụng opioid giữa các nhóm có vẻ khiêm tốn. Nhưng sự khác biệt là có ý nghĩa, cô ấy tiếp tục, đặc biệt là vào năm 2019, chỉ có 33% những người mắc bệnh ung thư giai đoạn cuối nói chung được kê đơn thuốc cho bất kỳ loại thuốc phiện nào và chưa đến 10% được kê đơn thuốc cho thuốc phiện tác dụng kéo dài.
Các loại thuốc tác dụng kéo dài giúp giải phóng thuốc một cách lâu dài, vì vậy “bệnh nhân và người chăm sóc không cần phải xem đồng hồ hoặc thức dậy vào nửa đêm để [uống một liều khác] và kiểm soát cơn đau của họ,” Tiến sĩ. Enzinger giải thích. Tuy nhiên, thường có nhiều hạn chế kê đơn hơn đối với opioid tác dụng kéo dài và các công ty bảo hiểm ít có khả năng chi trả chi phí cho những loại thuốc này.
Người da đen và gốc Tây Ban Nha cũng nhận được tổng liều opioid trung bình và hàng ngày thấp hơn so với bệnh nhân Da trắng trong suốt thời gian nghiên cứu, ngoại trừ năm 2019, khi việc tiếp cận với opioid tác dụng kéo dài giống nhau đối với bệnh nhân gốc Tây Ban Nha và da trắng.
Đối với bệnh nhân Da đen, sự khác biệt về liều trung bình hàng ngày “tương đương với khoảng một viên oxycodone ít hơn 5 miligam mỗi ngày trong tháng cuối đời của họ, điều này khá có ý nghĩa,” Tiến sĩ Enzinger cho biết.
Khi các nhà nghiên cứu xem xét nơi nào có sự chênh lệch lớn nhất trong việc tiếp cận với opioid, họ phát hiện ra rằng đàn ông Da đen bị ảnh hưởng không tương xứng, với sự khác biệt lớn nhất được thấy giữa đàn ông Da đen và Da trắng.
Nhóm nghiên cứu cũng phát hiện ra rằng việc sàng lọc thuốc trong nước tiểu của những người bị ung thư giai đoạn cuối đã tăng gấp 10 lần từ năm 2007 đến năm 2019, với bệnh nhân Da đen được xét nghiệm thường xuyên hơn bệnh nhân Da trắng hoặc gốc Tây Ban Nha.
Tuy nhiên, không có hướng dẫn nào về thời điểm và tần suất những người đang dùng thuốc giảm đau nhóm opioid để điều trị đau do ung thư nên tiến hành kiểm tra thuốc qua nước tiểu. Tiến sĩ Acevedo cho biết: “Điều này đặt ra câu hỏi về yếu tố nào khiến các nhà cung cấp hàng đầu kết hợp việc sàng lọc thuốc qua nước tiểu vào việc chăm sóc bệnh ung thư.
Xác định vai trò của sự thiên vị của bác sĩ lâm sàng và các yếu tố khác
Tiến sĩ Acevedo cho biết, một hạn chế của nghiên cứu là nó không xem xét sự chênh lệch giữa các nhóm không được phục vụ đầy đủ khác. Cô ấy lưu ý rằng nó cũng không kiểm tra trẻ em, thanh thiếu niên và thanh niên mắc bệnh ung thư giai đoạn cuối hoặc niềm tin của bệnh nhân về nỗi đau của họ và cách điều trị nó vào cuối đời.
Ngoài ra, nghiên cứu không bao gồm thông tin về số lượng đơn thuốc opioid mà bệnh nhân nhận được, chỉ bao gồm thông tin về đơn thuốc được điền. Tiến sĩ Meghani nói: “Điều này không tính đến [khả năng] ai đó không mua đơn thuốc nếu họ có đơn thuốc.
Tiến sĩ Meghani cho biết dữ liệu về kê đơn thuốc giảm đau có thể chỉ ra rõ hơn vai trò của sự thiên vị của bác sĩ trong việc điều trị cơn đau ở những người mắc bệnh ung thư giai đoạn cuối.
Các nghiên cứu của riêng cô ấy trong nhiều năm cho thấy rằng “một trong những yếu tố chính dẫn đến sự khác biệt trong kê đơn opioid là sự thiên vị của bác sĩ lâm sàng và điều này có thể xảy ra mặc dù bệnh nhân có bảo hiểm y tế và tiếp cận với thuốc điều trị cơn đau,” cô ấy tiếp tục. Bà lưu ý rằng những thành kiến vô thức có nhiều khả năng xuất hiện khi các bác sĩ cảm thấy quá tải bởi công việc và các quy định và không có đủ thời gian với từng bệnh nhân.
Hơn nữa, Tiến sĩ Enzinger và các đồng nghiệp của cô ấy đã viết, nghiên cứu trước đây cho thấy rằng một số thành kiến và niềm tin nhất định, chẳng hạn như niềm tin sai lầm rằng bệnh nhân Da đen ít nhạy cảm hơn với cơn đau, có liên quan đến sự chênh lệch trong cách bác sĩ và sinh viên y khoa đánh giá và điều trị cơn đau.
Cô ấy nói, nhiều yếu tố khác ngoài sự thiên vị của bác sĩ có thể ảnh hưởng đến việc một người có mua đơn thuốc opioid hay không. Ví dụ: các hiệu thuốc ở các khu dân cư chủ yếu không phải là người Da trắng có xu hướng có ít thuốc phiện hơn trong kho hoặc có thể có sự bất bình đẳng trong việc nhận trợ giúp khi mọi người gặp vấn đề với bảo hiểm.
Ngoài ra, Tiến sĩ Meghani cho biết, “có quá nhiều nỗi sợ hãi và kỳ thị xung quanh thuốc phiện đến nỗi [một số] bệnh nhân đang làm mọi thứ trong khả năng của mình để lấy được lượng thuốc tối thiểu.” Và việc không dùng opioid theo cách được kê đơn là không an toàn, cô ấy nói.
Những cách tốt hơn cần thiết để theo dõi và kiểm soát cơn đau do ung thư
Tiến sĩ Acevedo cho biết, người ta đã biết rằng sự chênh lệch trong việc kiểm soát cơn đau do ung thư “có thể do một số yếu tố giao nhau gây ra”, bao gồm cả những yếu tố liên quan đến chính sách công, hệ thống chăm sóc sức khỏe và tương tác giữa bệnh nhân và nhà cung cấp. “Do đó, chúng ta sẽ cần các giải pháp giải quyết các mức độ ảnh hưởng đa dạng này.”
Tiến sĩ Meghani cho biết nghiên cứu này có ý nghĩa quan trọng trong việc đảm bảo rằng cơn đau do ung thư được kiểm soát một cách công bằng. Các hệ thống y tế cần có những cách tiếp cận tốt hơn để theo dõi cơn đau và khả năng hoạt động thể chất và tinh thần của bệnh nhân. Cô ấy nói rằng các hệ thống tốt hơn cũng cần thiết để đảm bảo rằng bệnh nhân được tiếp cận với các phương pháp điều trị không chứa thuốc phiện và thuốc giảm đau nhóm thuốc phiện khi thích hợp.
Tiến sĩ Enzinger cho biết: “Đau đớn, đặc biệt là vào giai đoạn cuối đời, là một trong những trở ngại lớn nhất để có một cuộc sống tốt đẹp hoặc một cái chết tốt đẹp. “Điều quan trọng nhất là bệnh nhân ung thư giai đoạn cuối được tiếp cận bình đẳng” với opioid.