Các báo cáo từ hai cuộc thử nghiệm giai đoạn đầu về các loại thuốc uống mới mang lại hy vọng cho những bệnh nhân mắc bệnh bạch cầu lymphocytic mãn tính (CLL) có nguy cơ cao đã quay trở lại sau quá trình điều trị trước đó. Kết quả từ cả hai thử nghiệm đã được trình bày vào tháng trước tại cuộc họp thường niên của Hiệp hội Huyết học Hoa Kỳ (ASH) và được công bố trên Tạp chí Y học New England ( NEJM ).
Một số bệnh nhân mắc CLL, loại bệnh bạch cầu phổ biến nhất ở Hoa Kỳ, tiến triển tốt ngay cả khi không điều trị, trong khi những người khác cần hóa trị để kiểm soát bệnh của họ. Hóa trị có thể kiểm soát bệnh trong nhiều năm mà không có triệu chứng hoặc cần điều trị thêm, nhưng hầu như tất cả bệnh nhân đều tái phát. Cuối cùng, đối với hầu hết bệnh nhân, không có liệu pháp chữa bệnh.
CLL tái phát trở nên khó điều trị hơn vì khối u của bệnh nhân có một số bất thường về gen. Việc mất một phần nhiễm sắc thể 17, được gọi là mất đoạn 17p, phổ biến ở CLL và liên quan chặt chẽ đến khả năng kháng hóa trị. Bệnh nhân có khối u phát triển mất đoạn 17p được coi là có nguy cơ tiến triển bệnh cao và dự kiến chỉ sống được vài năm.
Một chất ức chế BTK có chọn lọc hơn
Kết quả từ một thử nghiệm lâm sàng do John C. Byrd, MD, thuộc Đại học Bang Ohio, cho thấy thuốc acalabrutinib vừa an toàn vừa hiệu quả. Trong số 61 bệnh nhân bị CLL tái phát tham gia thử nghiệm, 95% có phản ứng khối u hoàn toàn hoặc một phần, bao gồm cả những bệnh nhân bị xóa 17p. Sau trung bình 14 tháng, một bệnh nhân chết vì viêm phổi và một bệnh nhân mắc bệnh CLL kháng trị.
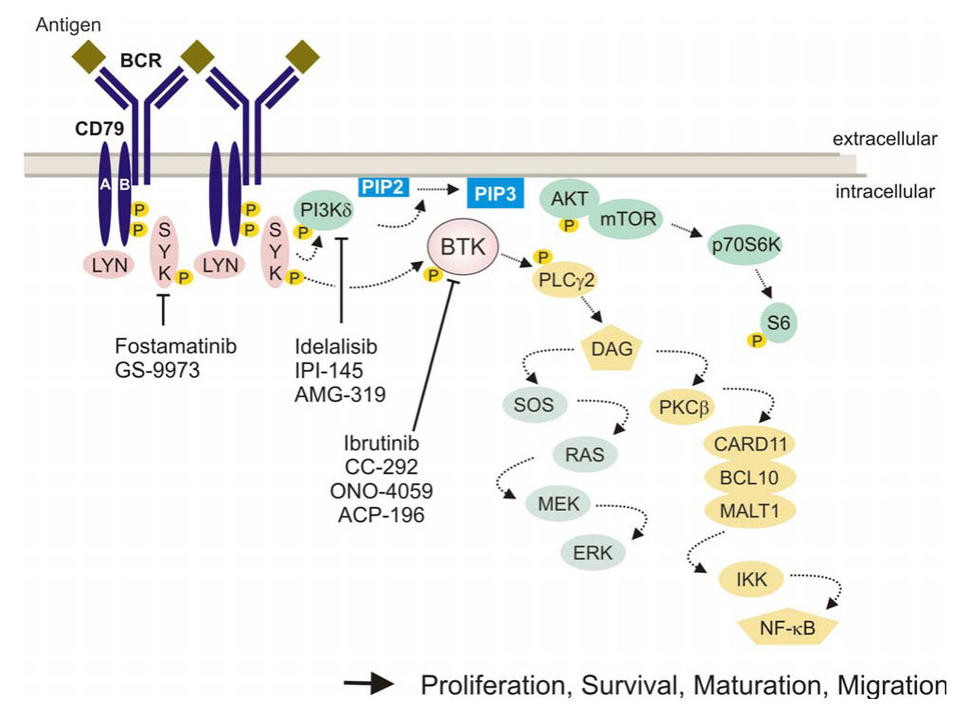
Acalabrutinib chặn Bruton tyrosine kinase (BTK), một công tắc chính trong lộ trình truyền tín hiệu cần thiết cho sự phát triển và tồn tại của các tế bào CLL. Acalabrutinib theo các bước của ibrutinib (Imbruvica®), chất ức chế BTK đầu tiên được phát triển, đã được Cục Quản lý Thực phẩm và Dược phẩm (FDA) phê duyệt vào năm 2014 cho một số bệnh nhân mắc CLL. Trong khi ibrutinib ức chế BTK và một số kinase khác, acalabrutinib chọn lọc hơn, chỉ nhắm mục tiêu BTK.
“Thật đáng khích lệ khi có một chất ức chế BTK thứ hai cho thấy tỷ lệ đáp ứng rất cao ở những bệnh nhân mắc CLL, ngay cả ở những người được coi là có nguy cơ thất bại điều trị cao và cũng có khả năng dung nạp rất tốt,” Adrian Wiestner, MD, cho biết. một điều tra viên tại Viện Tim, Phổi và Máu Quốc gia, người nghiên cứu CLL nhưng không tham gia thử nghiệm.
Kết hợp với kinh nghiệm lâm sàng lớn hơn với ibrutinib, các phát hiện xác nhận rằng nhắm mục tiêu BTK có thể cải thiện triển vọng cho bệnh nhân mắc CLL, mang lại một lựa chọn hiệu quả so với các liệu pháp hiện có, Tiến sĩ Wiestner cho biết.
Ông tiếp tục: “Lợi ích của việc có các loại thuốc khác nhau có thể tấn công cùng một mục tiêu trong tế bào khối u là nếu một loại thuốc dẫn đến tác dụng phụ không thể chịu đựng được, thì loại thuốc kia có thể được sử dụng. “Có thể hình dung, trong một số tình huống, một trong các loại thuốc có thể an toàn hơn hoặc hiệu quả hơn loại kia. Vì vậy, có một sự lựa chọn có thể làm cho một tình huống rất tốt trở nên tốt hơn.”
Phản hồi mạnh mẽ với Venetoclax
Những phát hiện đầy hứa hẹn từ một nghiên cứu thử nghiệm một loại thuốc mới khác ở những bệnh nhân mắc CLL có nguy cơ cao cũng đã được công bố trên NEJM và được trình bày tại ASH. Tiến sĩ Andrew W. Roberts của Đại học Melbourne ở Úc, đã dẫn đầu một cuộc thử nghiệm giai đoạn II trên 116 bệnh nhân đối với loại thuốc venetoclax đang được nghiên cứu, trong đó gần 80% bệnh nhân phản ứng với thuốc và khoảng 85% những bệnh nhân đó, các phản ứng kéo dài trong một năm hoặc hơn. Các tác dụng phụ thường gặp bao gồm tiêu chảy nhẹ và nhiễm trùng đường hô hấp trên.
Venetoclax hoạt động theo cách khác với ibrutinib và acalabrutinib. Thuốc nhắm vào protein BCL2, trong số những thứ khác, điều chỉnh quá trình chết tế bào hoặc quá trình tự hủy. Các tế bào CLL có xu hướng sản xuất quá nhiều BCL2, ngăn ngừa quá trình chết theo chương trình. Bằng cách ngăn chặn hoạt động BCL2, venetoclax kích hoạt lại quá trình chết theo chương trình bình thường, dẫn đến cái chết của các tế bào CLL.
Tiến sĩ Wiestner cho biết: “Bước tiến lớn là chúng ta hiện có các loại thuốc khác nhau tiêu diệt tế bào khối u theo những cách độc đáo. “Điều này mang lại tiềm năng cho sự kết hợp thực sự có thể mang lại một cuộc tấn công hai hướng vào các tế bào khối u và hy vọng có thể là nền tảng cho các phương pháp điều trị không chỉ dẫn đến sự sống sót lâu dài mà còn kéo dài thời gian không phải điều trị cho bệnh nhân. bệnh nhân mắc CLL.”

 Phóng to
Phóng to








